Лечение пиелонефрита в МЦИК им. Р.Н. Ходановой.
Пиелонефрит (pyelonephritis; греч. pyelos лоханка + нефрит) — неспецифическое инфекционно-воспалительное заболевание почек с преимущественным поражением интерстициальной ткани, лоханки и чашечек.
Различают острый и хронический, односторонний и двусторонний, первичный (необструктивный) и вторичный (обструктивный) П. Чаще, примерно в 80% случаев, наблюдается вторичный П., возникающий вследствие органических или функциональных изменений в почках и мочевых путях, которые ведут к нарушению оттока мочи, венозной крови и лимфы из почки. В развитии вторичного П. у детей большое значение имеют врожденные диспластические очаги в почечной ткани и микрообструкция (затруднение оттока мочи) на уровне нефрона; у беременных женщин (так называемый гестационный П.) — нарушение тонуса верхних мочевых путей вследствие эндокринных сдвигов или сдавления увеличенной маткой нижней трети мочеточника. Выделяют также клинические варианты П. при различных видах патологии, в т.ч. П. у больных сахарным диабетом, у больных с поражением спинного мозга, П. при пузырно-мочеточниковом рефлюксе, П. почечного трансплантата, сенильный (старческий) пиелонефрит.
 Причиной заболевания могут быть любые микроорганизмы, относящиеся как к эндогенной, так и экзогенной флоре. Белый и золотистый плазмокоагулирующие стафилококки могут послужить причиной гнойно-воспалительного процесса в неизмененной почке, тогда как другие микроорганизмы, как правило, вызывают П. лишь при наличии предрасполагающих местных факторов.
Причиной заболевания могут быть любые микроорганизмы, относящиеся как к эндогенной, так и экзогенной флоре. Белый и золотистый плазмокоагулирующие стафилококки могут послужить причиной гнойно-воспалительного процесса в неизмененной почке, тогда как другие микроорганизмы, как правило, вызывают П. лишь при наличии предрасполагающих местных факторов.
Обычно микроорганизмы проникают в почку гематогенным путем из очага инфекции в организме (тонзиллит, фурункулез, инфицированная рана и т.д.). Они, как правило, задерживаются в венозных капиллярах почки, откуда распространяются на интерстициальную ткань, вызывая развитие в ней гнойно-воспалительного процесса. Реже возбудители инфекции попадают в почку уриногенным путем, т.е. из нижних мочевых путей по просвету мочеточника в результате пузырно-мочеточникового рефлюкса. Из почечной лоханки микроорганизмы проникают в общий кровоток вследствие лоханочно-почечных рефлюксов и затем, вернувшись по артериальной системе в ту же почку, вызывают в ней воспалительный процесс. Очень редко возбудители инфекции из нижних мочевых путей достигают почки, продвигаясь непосредственно по стенкам мочеточника.
Развитию бактериального воспаления в интерстициальной ткани почки способствуют гипоксия почечной ткани (гипертоническая болезнь, нефроптоз, гипоплазия почки, поликистоз), гипокалиемия, нарушения пуринового (подагра) и углеводного (сахарный диабет) обменов, уродинамики (мочекаменная болезнь, пузырно-мочеточниковый рефлюкс, аномалии развития мочевой системы, аденома предстательной железы, атония кишечника, беременность), иммунодефицитные состояния.
Хроническое течение П. обычно обусловливается уриногенным заносом бактерий вследствие нарушения оттока мочи из почки, угнетением иммунитета, нарушением кровоснабжения почечной ткани и другими факторами. Наиболее часто оно отмечается при обструктивном (30—40%), а также гестационном пиелонефрите (10—25%).
Обычно наблюдается очаговое и одностороннее поражение почек. При остром серозном П. отмечается отек мозгового и коркового вещества, полнокровие капилляров (рис. 1), дистрофически-некробиотические изменения эпителия проксимальных и дистальных канальцев, дилатация их просвета. В зонах максимального поражения в стромальном экссудате имеется примесь полиморфно-ядерных лейкоцитов. Клубочки остаются интактными.
При очаговом гнойном П. наблюдаются перитубулярные или интратубулярные скопления полиморфно-ядерных лейкоцитов (рис. 2), клеточного детрита и гомогенных белковых масс в пределах нескольких нефронов. Возможно разрушение стенок канальцев (тубулорексис), а иногда и капсулы клубочков (инвазивный гломерулит) с образованием мочевых затеков. В просвете расширенных канальцев видны белково-лейкоцитарные цилиндры (рис. 3, а) и колонии микроорганизмов (рис. 3, б). Прогрессирование гнойного воспаления может завершиться апостематозным нефритом, изолированным абсцессом или карбункулом почки, который нередко осложняется гнойным паранефритом (рис. 3, в). У больных сахарным диабетом П. может осложниться некрозом почечных сосочков.
Апостематозныи нефрит, развивающийся чаще при стафилококковом сепсисе вследствие генерализации инфекции из внепочечных источников, отличается обилием мелких гнойничков преимущественно в корковом веществе (рис. 4), содержащих микробный эмбол в просвете артериол или капилляров клубочков.
В чашечках и лоханках при гнойном урогенном П. наблюдается полнокровие сосудов, гнойная инфильтрация их стенок, эрозивно-язвенные дефекты, дистрофия и десквамация эпителия (рис. 5), лимфангииты и флебиты субэпителиальных отделов.
При затруднении оттока по мочеточникам развивается пионефроз. Эпителий лоханок подвергается уплощению или в виде тонких тяжей врастает в подлежащие ткани, нередко образуя небольшие эпителиальные кисты.
Хронический П. отличается полиморфизмом изменений, отражающим характер и длительность воспалительного процесса. Его специфическими особенностями являются очаговость и асимметрия поражения.
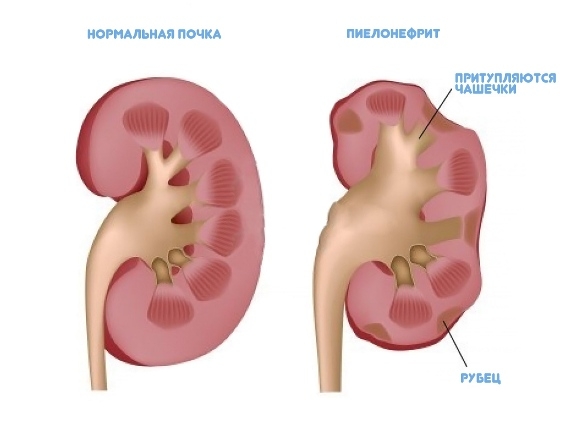
При далеко зашедшем процессе масса почки уменьшается, корковое вещество неравномерно сужается, в связи с чем на поверхности органа образуются платообразные западения. Микроскопически при сморщивании почки наряду с обширными полями фиброза с полной деструкцией канальцев и гиалинозом клубочков, а также массивной диффузно-очаговой лимфогастиоцитарной инфильтрацией с примесью плазмоцитов выявляются значительные участки относительно сохранной паренхимы. При рецидиве воспаления среди клеточного инфильтрата всегда обнаруживается примесь полиморфно-ядерных лейкоцитов.
Наблюдается прогрессирующий фиброз и гиалиноз интерстициальной ткани с образованием беспорядочно расположенных крупных рубцовых полей, отличающихся от равномерного фиброза при артериолонефросклерозе и гломерулонефрите. Разрастание соединительной ткани и массивная воспалительная инфильтрация сопровождаются обструкцией дистальных канальцев и расширением проксимальных отделов нефрона — нефрогидрозом. Эпителий таких канальцев атрофируется, в их просвете накапливаются эозинофильные коллоидоподобные массы, что придает почечной паренхиме микроскопически вид щитовидной железы (так называемая тиреоидизация канальцев).
В междольковых и дуговых артериях, а также артериолах нередко наблюдается утолщение и склероз стенок с гиперплазией внутренней оболочки. Почти всегда отмечаются очаговое утолщение базальной мембраны капилляров клубочков, расширение мезангия, синехии отдельных капиллярных петель, белковый выпот в просвете капсул, что рассматривается как реактивный или вторичный гломерулит. Изменения артерий и клубочков бывают особенно распространенными при П., сопровождающемся артериальной гипертензией. В целом размеры и глубина поражения почек при хроническом П. могут быть разными.
Острый пиелонефрит начинается как интерстициальное серозное воспаление. Как одну из фаз развития П. рассматривают пиелит — воспаление почечной лоханки, при котором имеется преимущественное поражение чашечно-лоханочной системы. Однако в результате лоханочно-почечных рефлюксов инфекция быстро распространяется на паренхиму почки. В дальнейшем может развиться гнойное воспаление с разрушением почечной ткани. Различают следующие формы острого гнойного П.: межуточный гнойный пиелонефрит, апостематозный (гнойничковый) пиелонефрит, карбункул почки и абсцесс почки.
Симптоматика острого П. в значительной мере зависит от степени нарушения пассажа мочи. При первичном остром П. местные признаки выражены слабо или отсутствуют. Состояние больного тяжелое, отмечаются общая слабость, озноб, повышение температуры тела до 39—40°, обильный пот, боли во всем теле, тошнота, иногда рвота, сухой язык, тахикардия. При вторичном П., обусловленном нарушением оттока мочи из почки, в острой фазе наблюдается характерная смена симптомов. Как правило, ухудшение состояния больного совпадает с резким усилением болей в поясничной области или приступом почечной колики вследствие нарушения оттока мочи из почечной лоханки. На высоте болей возникает озноб, который сменяется жаром и резким повышением температуры тела. Затем температура тела критически падает до субфебрильной, что сопровождается обильным потоотделением; интенсивность боли в области почки постепенно снижается вплоть до ее исчезновения. Однако если препятствие оттоку мочи не устранено, после нескольких часов улучшения самочувствия вновь усиливается боль и наступает новый приступ острого пиелонефрита.
Течение острого П. варьирует в зависимости от состояния организма, возраста, пола, предшествующего состояния почек и мочевых путей. Различают острейшую, острую, подострую и латентную формы острого П. Не всегда отмечается параллелизм между тяжестью гнойно-воспалительных изменений в почке и общим состоянием больного. У ослабленных больных, лиц пожилого возраста, а также при тяжело протекающей инфекции, когда подавлены защитные силы организма, клинические проявления менее выражены, отсутствуют или извращены. Как правило, в этих случаях наблюдаются картина общего инфекционного заболевания или сепсиса без видимых признаков поражения почек либо симптомы острого живота, менингита, паратифа и др.
К осложнениям острого П. относятся бактериемический (эндотоксический) шок, некроз почечных сосочков, паранефрит, уросепсис (см. Сепсис), септикопиемия с образованием метастатических гнойников, острая почечная недостаточность.
Диагноз первичного острого серозного П. основывается на клинической картине, данных лабораторных и инструментальных исследований. При пальпации обнаруживают болезненность в области пораженной почки, напряжение мышц передней брюшной стенки и поясничной области, отмечается положительный Пастернацкого симптом. Характерен высокий лейкоцитоз со сдвигом лейкоцитарной формулы влево. Ценным диагностическим признаком является сравнительный лейкоцитоз (в крови, взятой из пальца руки и поясничной области с обеих сторон). При этом, как правило, более высокое содержание лейкоцитов обнаруживается в крови, полученной из поясничной области на стороне поражения. Важную роль играют определение степени бактериурии и лейкоцитурии, выявление в осадке мочи лейкоцитарных цилиндров, так называемых клеток Штернгеймера — Мальбина и активных лейкоцитов, а также бактериальных антигенов и бактериальных антител в крови иммуноферментным методом. Следует иметь в виду, что при остром обструктивном П. изменения мочи могут отсутствовать в течение нескольких дней.
Дифференцировать острый П. необходимо с инфекционными (сальмонеллез, грипп, крупозная пневмония, бруцеллез, подострый бактериальный эндокардит), острыми хирургическими (аппендицит, холецистит, панкреатит) и онкологическими (гемобластоз, аденокарцинома почки, лимфогранулематоз) заболеваниями. При этом важное значение имеет выявление обструкции мочевых путей с помощью хромоцистоскопии, внутривенной урографии, динамической нефросцинтиграфии. Изменения мочи могут отсутствовать также при апостематозном нефрите в связи с локализацией гнойников в корковом веществе почки и поздним появлением почечной недостаточности. Развитие метастатических гнойников в других органах и присоединение поражения печени нередко маскируют первичный очаг в почке и приводят к смерти больного до наступления уремии вследствие гнойного менингита, абсцедирующей пневмонии.
При наличии карбункула или абсцесса почки на экскреторных урограммах кроме уменьшения подвижности почки обнаруживаются неравномерность наружных ее контуров, сдавление чашечек в зоне поражения вплоть до их «ампутации». В диагностике острого П. используют также компьютерную рентгеновскую томографию (см. Томография). При сканировании почек выявляют дефекты накопления радионуклида в очаге поражения. При ультразвуковом сканировании (см. Ультразвуковая диагностика) отмечаются увеличение размеров почки, утолщение почечной паренхимы, резкое ограничение подвижности почки при дыхании, так называемая гипоэхогенная структура почечной ткани. разрежение вокруг почки («ореол»), неравномерность ее контуров, гипоэхогенное образование (полость) при абсцессе почки или образование, равное по эхогенности почечной паренхиме при карбункуле почки. С помощью инфракрасной термографии при остром П. выявляют повышение температуры над пораженной почкой на 1,4—2° по сравнению со здоровой стороной. Как правило, при серозном остром П. мелкоточечные очаги свечения в области забрюшинного пространства отсутствуют. Усиление гипертермии, в т.ч. по площади ее распространения, а также появление множества мелких очагов гипертермии в области забрюшинного пространства являются признаками перехода серозного воспаления в гнойное.
Лечение. Больной острым П. должен быть госпитализирован. Ему необходимо обеспечить постельный режим и комплексное лечение с учетом стадии воспалительного процесса, степени нарушения пассажа мочи, функционального состояния второй почки. Антибактериальная терапия при отсутствии оттока мочи из пораженной почки не только не эффективна, но и опасна в связи с возможностью эндотоксического шока. Поэтому при нарушении пассажа мочи у больных острым серозным П. следует прежде всего восстановить отток мочи из почечной лоханки путем катетеризации мочеточника. установления стента (трубки), чрескожной пункционной нефростомии или устранения препятствия оперативным путем (пиело- или нефростомия).
При остром гнойном П. недостаточно восстановления пассажа мочи. Поэтому при апостематозном П. одновременно производят декапсуляцию почки; при карбункуле почки — его иссечение или рассечение; при абсцессе — вскрытие и дренирование гнойной полости. В случае тяжелой интоксикации и септического состояния, обусловленных диффузным апостематозным пиелонефритом, множественными карбункулами почки, при удовлетворительном состоянии второй почки показана нефрэктомия (см. Почки).
При выборе антибиотика необходимо учитывать реакцию мочи, нефротоксичность препарата, особенности возбудителя инфекции. Так, макролиды и аминогликозидные антибиотики эффективны в щелочной моче; ампициллин, ристомицина сульфат, нитрофураны, нитропсолин — в слабокислой: левомицетин, тетрациклины, цефалоспорины, палин, таривид (офлоксацин) можно применять при любом рН мочи. Антибактериальную терапию в случае тяжелого приступа острого П. обычно начинают, не дожидаясь данных бактериологического исследования мочи. При невозможности определить рН мочи назначают препараты, эффективные при любой реакции мочи (левомицетин в сочетании с фурагином, ампициллин, цефалексин, палин). При отсутствии эффекта антибиотики вводят парентерально. Сильный бактерицидный эффект дает сочетание полусинтетических пенициллинов с нитрофуранами, карбенициллина с налидиксовой кислотой, аминогликозидов с цефалоспоринами. Антибактериальную терапию корригируют по результатам бактериологического исследования мочи.
Рекомендуется обильное питье (до 21/2 л в сутки) с учетом состояния сердечно-сосудистой системы, функции почек и оттока мочи из верхних мочевых путей. Лихорадящим больным следует давать пить клюквенный морс, а в тяжелых случаях при резко выраженной интоксикации — назначать подкожные или внутривенные вливания изотонического раствора хлорида натрия или 5% раствора глюкозы. Применяют капельно внутривенно реополиглюкин, гемодез (неокомпенсан), 10% раствор альбумина, а также переливания плазмы, крови, антистафилококковой или антиколибациллярной плазмы, плазмы крови, подвергнутой УФ-облучению, вводят гамма-глобулин.
Используют мочегонные средства — фуросемид (лазикс) внутрь, внутримышечно или внутривенно. При почечном ацидозе рекомендуется парентеральное введение 2—3% раствора гидрокарбоната натрия. В тяжелых случаях, при резко выраженной интоксикации, сепсисе применяют гемосорбцию, лимфосорбцию (см. Лимфодренирование), плазмаферез (см. Плазмаферез, цитаферез).
Из противовоспалительных средств в первые 8—9 дней назначают ингибиторы протеолиза — аминокапроновую кислоту по 1 г 5—6 раз в сутки или контрикал ежедневно однократно по 10 000—20 000 ЕД внутривенно капельно на 300—500 мл изотонического раствора хлорида натрия. В качестве жаропонижающих средств можно использовать салицилаты (ацетилсалициловую кислоту), нестероидные противовоспалительные препараты (антипирин, анальгин, амидопирин, бруфен, индометацин), антигистаминные препараты (димедрол, супрастин, тавегил). В отдельных случаях (при бактериемическом шоке) применяют стероидные гормоны (гидрокортизон, преднизолон) и антикоагулянты.
С целью стабилизации проницаемости клеточных мембран и капилляров назначают аскорбиновую кислоту (внутримышечно 3— 5 мл 5% раствора), рутин по 0,05 г 2—3 раза в день. Для улучшения микроциркуляции используют пентоксифиллин (трентал). В случае гипоксии показаны ингаляции кислорода, подкожное его введение или гипербарическая оксигенация.
Питание должно быть достаточно калорийным, не обильным, без резкого ограничения приема поваренной соли. Можно рекомендовать диету № 7а, содержащую 20 г белков, 80 г жиров и 350 г углеводов, которая обеспечивает 2200 ккалорий.
При болях в почке показаны тепловые процедуры (грелки, согревающие компрессы, соллюкс, диатермия), спазмолитики (экстракт белладонны, папаверин, но-шпа, баралгин). С 14—16-го дня болезни применяют анаболические стероиды, стимулирующие синтез белка в организме, — метандростенолон (неробол); феноболин (нероболил) или ретаболил. Используют также биогенные стимуляторы, оказывающие стимулирующее действие и ускоряющие процессы регенерации, в т.ч. препараты из растений (экстракт алоэ, элеутерококка, левзеи, женьшеня), из тканей животных (взвесь плаценты, стекловидное тело, апилак, пантокрин), а также из лиманных грязей (ФиБС, пелоидин, гумизоль и др.) и торфа (торфот). Назначают витамины А, В1 и В6, фитотерапию, физиотерапию (электрофорез с йодистым калием, фонофорез с гидрокортизоном, микроволновую терапию).
Больной острым П. нетрудоспособен в течение лихорадочного периода и 7—10 дней после нормализации температуры тела; ограниченно трудоспособен до полной нормализации анализов мочи и крови. После операции на почке, лоханке, мочеточнике нетрудоспособность продолжается 3—4 недели после заживления раны (всего до 11/2 месяца). При явлениях почечной недостаточности или первичном органическом заболевании мочевых путей, которое осложняется повторными обострениями П., больной также нетрудоспособен.
Амбулаторное лечение больных острым П. в стадии реабилитации продолжается 4—6 месяцев. Назначают прерывистые курсы антибактериальной терапии приблизительно в течение 1 недели каждого месяца под контролем антибиотикограммы.
Санаторно-курортное лечение проводят на курортах Трускавец, Железноводск, Пятигорск, Ессентуки, Кисловодск, Боржоми, Саирме, Янгантау, Бирштонас, Истису, Березовские Минеральные Воды, Шкло, Хмельник и др. (см. Санаторно-курортный отбор).
Прогноз. Своевременная диагностика и рано начатое лечение в большинстве случаев гарантируют выздоровление. В случаях позднего распознавания заболевания, развития бактериального шока или уросепсиса прогноз неблагоприятный. Летальность при остром гнойном П. достигает 5—10%.
Профилактика заключается в своевременном восстановлении нарушенного пассажа мочи и ликвидации очагов гнойной инфекции в организме.
Хронический пиелонефрит характеризуется бедной клинической симптоматикой вследствие медленного вялого течения воспалительного процесса в интерстициальной ткани почки. Болезнь обычно выявляется через несколько лет после перенесенных цистита, простатита и других острых заболеваний мочеполовых органов при случайном исследовании мочи либо при детальном обследовании больных в связи с мочекаменной болезнью, артериальной гипертензией или почечной недостаточностью.
Симптомы бактериального воспаления (лихорадка, боль в пояснице, пиурия) наблюдаются обычно при обострении хронического пиелонефрита. В связи с возможным длительным субклиническим течением хронического пиелонефрита, проявляющегося периодическими люмбалгиями и минимальными изменениями мочи, следует обращать особое внимание на неспецифические симптомы: общую слабость, утомляемость, анемию, снижение аппетита, тошноту, похудание, упорные головные боли (обусловлены микробной интоксикацией, отмечаются как при нормальном, так и при повышенном АД).
Важным симптомом хронического пиелонефрита является дизурия. Поэтому эпизоды учащенного болезненного мочеиспускания (так называемый цистит) следует рассматривать как признак (нередко единственный) обострения вялотекущего П. Для пиелонефрита при пузырно-мочеточниковом рефлюксе характерен другой вид дизурии: боли в пояснице и познабливание при мочеиспускании, а также «двухэтапное» мочеиспускание, при котором через несколько минут после опорожнения мочевого пузыря выделяется вторая порция мочи.
У многих больных с латентно текущим П. заболевание манифестирует лишь при развитии хронической почечной недостаточности или присоединении осложнений. В клинической картине преобладают полиурия, никтурия, сильная жажда (так называемый инсипидарный синдром), резкое снижение относительной плотности мочи. Может развиться так называемый псевдоаддисонов синдром, или синдром сольтеряющей почки, — адреногенитальный синдром с потерей солей (см. Врожденная дисфункция коры надпочечников), для которого характерны ортостатические коллапсы, дегидратация, гиперкалиемия, или тяжелый канальцевый метаболический ацидоз с нарушениями фосфорно-кальциевого обмена (остеомаляция, нефрокальциноз).
Хронический П. может осложняться нефрогенной гипертонией, вторичными (часто коралловидными) камнями почек, гидронефрозом, пионефрозом, перинефритом, паранефритом, некротическим папиллитом. Гипертензивный синдром без признаков хронической почечной недостаточности встречается при хроническом П. в 30—50% случаев и обычно легко устраняется с помощью гипотензивных средств. Злокачественная артериальная гипертензия более характерна для П. со сморщенной или гипоплазированной почкой, а также для П. при пузырно-мочеточниковом рефлюксе, сенильного пиелонефрита.
Диагноз. Для хронического П. характерна умеренно выраженная упорная нормохромная анемия, которая часто обнаруживается задолго до присоединения хронической почечной недостаточности. В период обострения появляются умеренный нейтрофильный лейкоцитоз и повышенная СОЭ. Хронический П., вызванный колибациллярной флорой, нередко протекает с лейкопенией. Мочевой синдром характеризуется лейкоцитурией с преобладанием нейтрофилов, наличием лейкоцитарных цилиндров, бактериурией, микрогематурией, протеинурией (до 1 г/л, при пузырно-мочеточниковом рефлюксе — 2—3 г/л). Нефротический синдром при хроническом П. встречается крайне редко.
Важное значение имеет выявление бактериурии, клеток Штернгеймера — Мальбина и активных лейкоцитов в осадке мочи при раздельном исследовании почечной мочи. Следует также определять количество микроорганизмов в начальной и средней порциях мочи. Иммунолюминесцентный метод позволяет обнаружить в моче бактерии, покрытые антителами, которые появляются при воспалительном процессе в почечной паренхиме. Выявить скрытую лейкоцитурию можно с помощью провокационных тестов (преднизолонового, пирогеналового, парафинового, нафталанового, озокеритового и др.), при проведении которых количество лейкоцитов в моче увеличивается в 2 раза и более, а также появляются многочисленные активные лейкоциты. Применяют иммунологические методы диагностики, основанные на обнаружении бактериальных антигенов и бактериальных антител в крови с помощью реакции связывания комплемента, реакции пассивной гемагглютинации и иммуноферментного анализа (см. Иммунологические методы исследования).
На обзорной урограмме, томограммах или зонограммах мочевых путей можно установить вертикальное расположение почки, увеличение или уменьшение ее размеров и неровность наружных контуров. На экскреторных урограммах, кроме того, отмечаются снижение концентрации и замедление выделения рентгеноконтрастного вещества пораженной почкой, деформация чашечек и лоханки, нарушение тонуса верхних мочевых путей. В более поздней стадии заболевания чашечки становятся округленными, грибовидными, с уплощенными сосочками и суженными шейками.
Выраженный склеротический процесс в почке при хроническом П. можно выявить с помощью признака Ходсона и ренально-кортикального индекса (РКИ). Для определения феномена Ходсона на пиелограмме проводят условную кривую, соединяющую верхушки всех чашечек. В норме эта линия равномерно выпуклая, параллельная поверхности почки. При хроническом П. она неровная, имеет западения вследствие очаговых изменений почечной паренхимы. РКИ определяют по формуле __________________, где В — длина, Г — ширина чашечно-лоханочной системы, А — длина, Б — ширина почки в сантиметрах, измеренные по фронтальной экскреторной урограмме или ретроградной пиелограмме. Падение РКИ ниже 60% указывает на хронический пиелонефрит.
В трудных случаях нередко только почечная артериография (см. Ангиография) позволяет решить вопрос о наличии хронического П. и установить стадию заболевания. С помощью рентгенокинематографии и телевизионной пиелокаликоскопии при экскреторной урографии в ранних стадиях хронического П. можно выявить учащение сократительной деятельности чашечек и их шеек, а в поздних стадиях заболевания — замедление и угнетение сокращений всей чашечно-лоханочной системы. При компьютерной рентгеновской томографии обнаруживают увеличение или уменьшение размеров почки, неравномерность ее наружных контуров, деформацию и нарушение тонуса чашечно-лоханочной системы.
Радионуклидная ренография позволяет определить функциональное состояние почек, судить об их кровоснабжении, канальцевой функции и динамике верхних мочевых путей. Сканирование дает возможность выявить крупноочаговые дефекты накопления радионуклидов в почечной ткани, изменение размеров почки и неравномерность наружных ее контуров, динамическая сцинтиграфия—более мелкие очаги на основании снижения прохождения радионуклидов, уменьшения накопления их активности и замедления выведения. Ультразвуковое сканирование почек при первичном хроническом П. позволяет определить уменьшение размеров почки, неравномерность наружных ее контуров, очаги повышенной эхогенности в почечной паренхиме, чашечках и лоханке почки, а при пионефрозе — увеличение размеров почки, неравномерное истончение почечной паренхимы, наличие большого количества различных полостей.
Хронический П. необходимо дифференцировать с хроническим гломерулонефритом, хроническим тубулоинтерстициальным нефритом, амилоидозом почек, туберкулезом почки, некротическим папиллитом, первичным нефросклерозом, гипоплазией почки, мультикистозом почки.
Лечение больных первичным хроническим П. проводится амбулаторно. При его неэффективности, а также при вторичном хроническом П. в фазе активного воспаления показана госпитализация в урологическое отделение. При нарушении пассажа мочи следует прежде всего восстановить нормальный ее отток из пораженной почки, в т.ч. оперативным путем (пластика мочеточника, устранение пузырно-мочеточникового рефлюкса, удаление камней почек и мочеточника). В активной фазе воспаления проводят длительное антибактериальное лечение непрерывно или прерывистыми курсами в соответствии с характером микрофлоры и антибиограммы. Для лечения хронического П. наиболее эффективны антибиотики, которые, как и при остром П., следует применять с учетом рН мочи и степени снижения функциональной способности почек. При наличии признаков хронической почечной недостаточности противопоказаны так называемые нефротоксичные антибиотики — полимиксины, стрептомицин, тетрациклины. Дозы гентамицина, линкомицина, рифампицина, цефалоспоринов, нитрофуранов необходимо уменьшать в соответствии со степенью снижения клубочковой фильтрации. В обычных дозах можно применять левомицетин, полусинтетические пенициллины (карбенициллин и др.), эритромицин.
Критериями эффективности лечения являются улучшение самочувствия, снижение температуры тела, уменьшение лейкоцитурии и бактериурии. Если через 5—7 дней лечебного эффекта не отмечается, необходима смена антибиотиков. После месячного курса антибиотикотерапии рекомендуется 7—10-дневный курс лечения сульфаниламидными препаратами короткого действия (уросульфан, этазол) или комбинированными препаратами (бактрим). Можно использовать также производные нафтиридина (налидиксовая кислота) и 8-оксихинолина (нитроксолин). После достижения ремиссии в течение 4—6 месяцев проводят поддерживающую антибактериальную терапию в виде ежемесячных 10-дневных курсов, в интервалах между которыми назначают фитотерапию — экстракты и настои из растений, обладающих мочегонным и противовоспалительным действием (лист толокнянки, трава хвоща полевого, плоды можжевельника, корень солодки, лист брусники, почки березовые и др.).
Важное значение имеют диета и водно-солевой режим, а также контроль за АД. Из пищевого рациона исключают острые блюда и приправы (уксус, перец, горчица), концентрированные соки, копчености. Ограничение животных белков рекомендуется при появлении признаков хронической почечной недостаточности. Больные с хроническим П., сопровождающимся полиурией, ведущей к потере жидкости и электролитов, должны потреблять достаточное количество воды и поваренной соли, которые резко ограничивают лишь в период гипотензивной терапии. Во время ремиссии рекомендуется санаторно-курортное лечение — курорты Трускавец, Саирме, Боржоми, Железноводск, Ессентуки (см. Санаторно-курортный отбор). Больные хроническим П. подлежат диспансерному наблюдению.
В период ремиссии проводят неспецифическую стимуляцию иммунологической реактивности организма метилурацилом или пентоксилом. Применяют специфическую иммунотерапию путем введения стафилококкового анатоксина внутримышечно каждые 3 дня в возрастающих дозах (0,3—0,5—0,7—1,0—1,2—1,5—1,7—2,0 мл) или иммунизацию аутовакциной, которую вводят внутримышечно по той же схеме, что и стафилококковый анатоксин. Целесообразно, особенно в случаях вялотекущего заболевания, назначение биологически активных средств (продигиозана, пирогенала, лизоцима и др.), стимуляторов процесса регенерации растительного и животного происхождения. Положительный эффект оказывают физиотерапевтические процедуры (микроволновая терапия, электрофорез с йодистым калием или новокаином, фонофорез с гидрокортизоном, УВЧ и др.).
При пионефрозе, далеко зашедшем одностороннем хроническом П., не поддающемся лечению, или пиелонефритическом сморщивании почки, осложнившемся артериальной гипертензией, показана нефрэктомия. В терминальной стадии хронической почечной недостаточности проводят систематический гемодиализ или пересадку почки.
Прогноз. При сенильном пиелонефрите, П. у больных сахарным диабетом и поражениями спинного мозга, при П. с коралловидными камнями почек прогноз неблагоприятный (быстрое прогрессирование заболевания). В остальных случаях при своевременной диагностике и правильном лечении возможны длительные ремиссии с восстановлением трудоспособности.
Профилактика. Группу риска в отношении П. составляют лица преклонного возраста (особенно мужчины с аденомой предстательной железы); беременные; женщины с хроническими гинекологическими воспалительными заболеваниями, принимающие гормональные контрацептивные средства, нестероидные противовоспалительные препараты; больные, получающие иммунодепрессанты; больные с нефролитиазом, нефроптозом, сахарным диабетом, гипертонической болезнью, хроническим алкоголизмом, больные с поражениями спинного мозга, а также все лица с бессимптомной бактериурией.
Пиелонефрит у детей принято рассматривать как микробно-воспалительное поражение канальцев, интерстициальной ткани, чашечно-лоханочной системы почек, проявляющееся клинически как инфекционное заболевание. У детей раннего возраста и новорожденных оно сопровождается лейкоцитурией, бактериурией и нарушением функции почек.
Большую роль в возникновении П. у детей играют мочевые рефлюксы и дисплазия паренхимы почки, метаболические и медикаментозные нефропатии, а также иммунодефицитные состояния, изменения гормональной регуляции функций почек, первичные и вторичные тубулопатии, мочекаменная болезнь, повышенная подвижность почек с нарушением уродинамики и микроциркуляции крови, вульвовагинит, цистит. Возбудителями П. у детей чаще всего являются кишечная палочка, протей, синегнойная палочка.
Основные клинические проявления П. у детей — дизурия, боли в животе, поясничной области, интоксикация, диспептические расстройства. В клинической картине П. у новорожденных и детей первых 3 месяцев жизни преобладают симптомы общей интоксикации с дисфункцией желудочно-кишечного тракта, у детей дошкольного возраста — интоксикация, боли и дизурия, в школьном возрасте интоксикация проявляется в виде астении. Наиболее выражена клиническая картина П. у детей с нарушениями уродинамики.
Выделяют три степени активности П. у детей. Активность I степени клинически не проявляется; заболевание выявляется случайно при проведении лабораторных исследований крови и мочи во время диспансеризации. При активности II степени клинические проявления болезни могут отсутствовать, в крови обнаруживают лейкоцитоз, нейтрофилез с палочкоядерным сдвигом, повышение СОЭ, положительную реакцию на С-реактивный белок и др. Наиболее высокая активность (III степени) характеризуется появлением симптомов интоксикации, нарастанием изменений в крови и моче.
У детей выделяют острое, хроническое с обострениями (волнообразное) и латентное течение пиелонефрита. В зависимости от активности и давности заболевания различают три степени нарушения функции почек. I степень характеризуется дизритмией канальцевой системы (нарушается ритм выведения с мочой электролитов и различных метаболитов в течение суток). По данным пробы Зимницкого, выявляют никтурию (см. Мочеиспускание), низкую относительную плотность мочи в вечерние и ночные часы. При нарушении функции почек II степени возможны метаболический ацидоз, гипонатриемия, гиперфосфатурия, гиперхлорурия, гипернатриурия. В финальной стадии (III степень нарушения функции почек) развивается хроническая почечная недостаточность.
Длительное течение П. часто характеризуется присоединением аллергического компонента, а в возрасте старше 10 лет возможны аутоиммунные реакции.
Лечение П. у детей включает устранение микробного фактора с помощью антибактериальных препаратов (ампициллина, левомицетина, фурагина, бисептола и др.), назначаемых короткими курсами; воздействие на основные патогенетические звенья процесса антигистаминными и антисеротониновыми препаратами, антикоагулянтами, диуретиками; восстановление нарушений почечной гемодинамики (прием эуфиллина, темисала, настоя горицвета и др.); уменьшение нагрузки на почки путем диетотерапии (ограничение животных белков); проведение симптоматической терапии (гипотензивной, корригирующей метаболические сдвиги, содержание калия, натрия, фосфора, кальция, кислот, оснований и других веществ в крови и моче); повышение сопротивляемости ткани почки инфекционному началу (прием пентоксила, дибазола, анаболических гормонов в течение 30—40 дней); устранение причин, способствовавших возникновению П. у детей (ликвидация скрытых очагов инфекции, лечение пороков развития почек и мочевых путей). При вовлечении в патологический процесс печени и желчных путей показаны желчегонные средства. В случаях повторного обострения П. антибактериальную терапию проводят также коротким курсом. Детям с интерстициальным нефритом, деформацией чашечно-лоханочной системы после санации мочи назначают препараты резохинового ряда (например, делагил) в течение 6—12 месяцев и более. В тяжелых случаях П., протекающего с хронической почечной недостаточностью, особенно у детей с врожденной или приобретенной уропатией, показаны гемодиализ и другие способы внепочечного очищения крови, а также пересадка почки.
Прогноз обычно благоприятный. Рано начатая антибактериальная терапия и ликвидация причин, предрасполагающих к развитию П., приводят к выздоровлению.
Профилактика включает учет и обследование семей с высоким риском возникновения заболеваний почек и мочевых путей, диспансеризацию детей, родившихся от матерей с токсикозами беременности; раннее рентгенологическое обследование почек и мочевых путей у детей, родившихся от матерей, перенесших в первой половине беременности различные заболевания, а также принимавших лекарственные препараты, особенно прогестерон. Угрожает развитие П. детям, у которых во время профилактики рахита витамином D обнаружена положительная проба Сульковича (высокое содержание кальция). Высок риск развития П. у детей из семей, члены которых страдают нарушениями обмена веществ, характеризующимися кальциурией, оксалатурией, уратурией и выведением с мочой различных нефротоксичных веществ. В этих случаях профилактика заключается в коррекции выявленных нарушений обмена до клинических проявлений заболевания. Важную роль в профилактике П. у детей играет устранение факторов, предрасполагающих к развитию микробно-воспалительного процесса в почках и мочевых путях.
Библиогр.: Вихерт А. М., Коздоба О.А. и Арабидзе Г.Г. Пункционная биопсия почек в диагностике хронического пиелонефрита. Тер. арх., т. 52, № 4, с 13, 1980; Лопаткин Н.А. и Шабад А.Л. Урологические заболевания почек у женщин, с. 89, М., 1985; Лопаткин Н.А., Пугачев А.Г. и Родоман В.Г. Пиелонефрит у детей, М., 1979; Люлько А.В. и Суходольская А.Е. Воспалительные заболевания почек и мочевыводящих путей, с. 95, 131, Киев, 1980; Люлько А. и Кадыров Т. Воспалительные заболевания мочеполовых органов, Душанбе, 1990; Пелещук А.П., Цырин Л.А. и Мельман Н.Я. Практическая нефрология, Киев, 1983; Пиелонефрит, под ред. А.В. Люлько, Киев, 1989; Пытель А.Я. и др. Пиелонефрит, М., 1477, библиогр., Справочник по урологии, под ред. Н.А. Лопаткина, М., 1980.